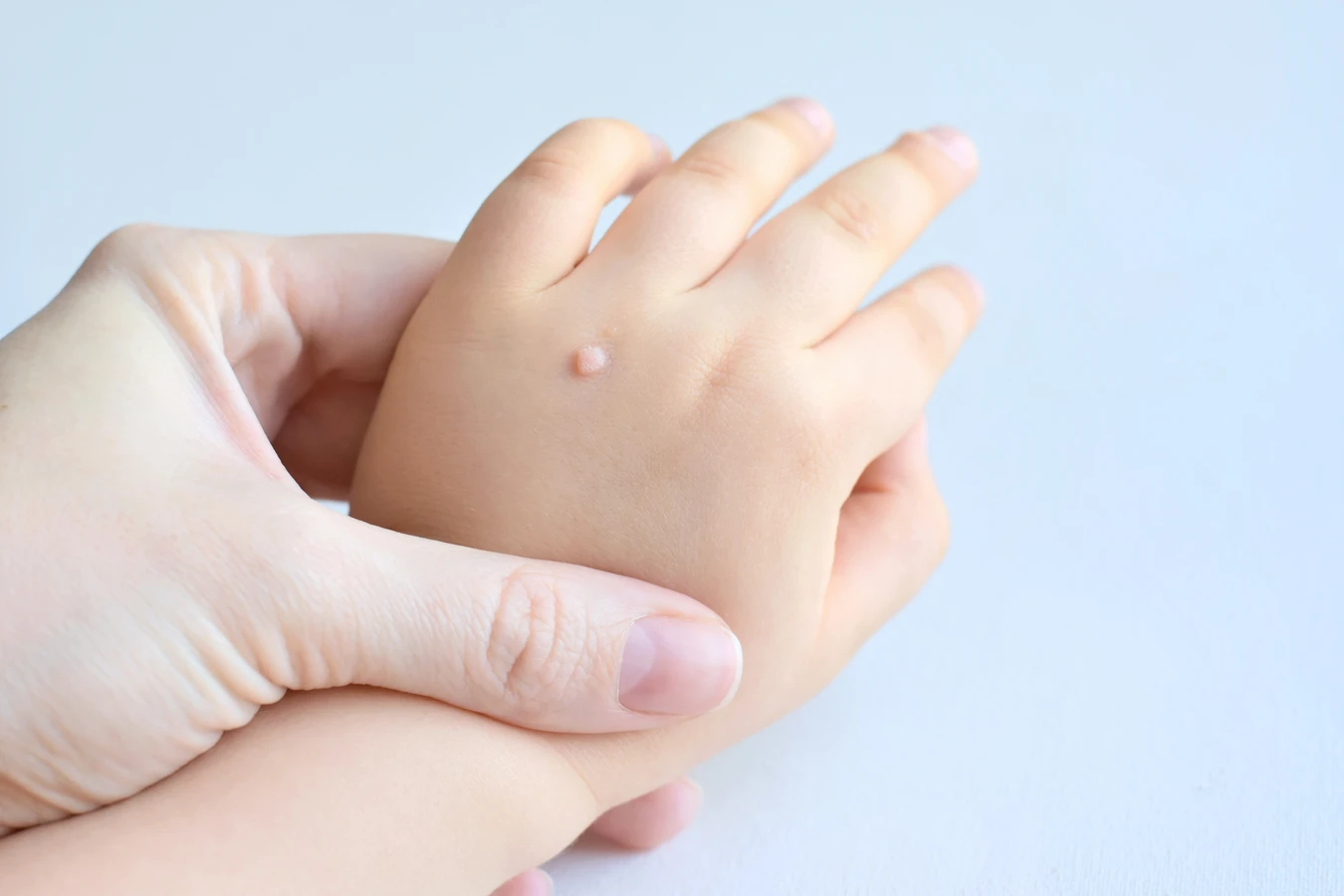
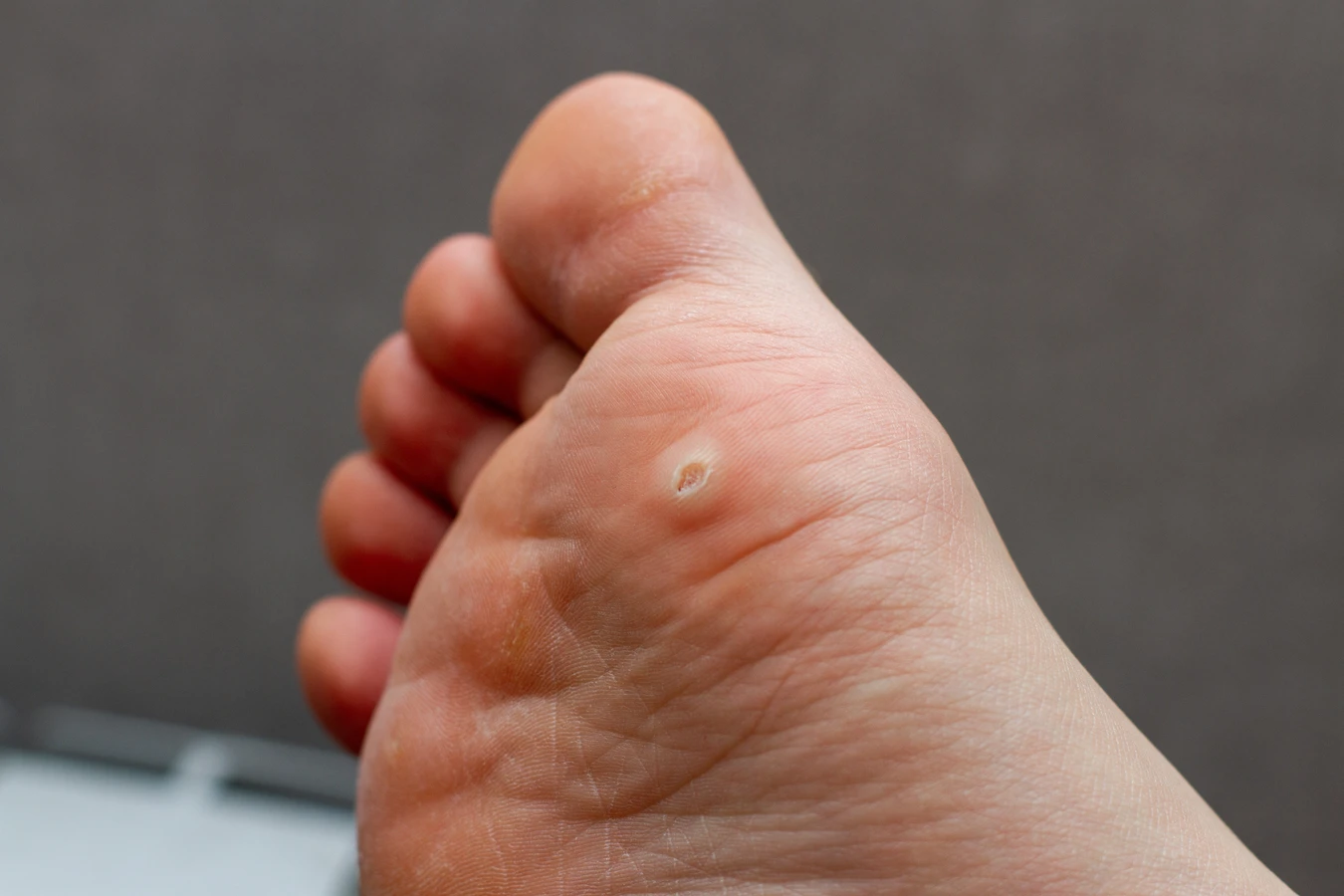
Kurzajki, powszechnie znane również jako brodawki, to zmiany skórne wywoływane przez wirus brodawczaka ludzkiego (HPV). Ten wszechobecny wirus może przybierać różne odmiany, a niektóre z nich mają tendencję do atakowania określonych obszarów skóry, prowadząc do powstawania kurzajek. Zrozumienie mechanizmu ich powstawania jest kluczowe dla skutecznego zapobiegania i leczenia. Wirus HPV przenosi się przez bezpośredni kontakt, często w miejscach publicznych, gdzie skóra jest narażona na jego obecność. Wilgotne i ciepłe środowiska, takie jak baseny, szatnie czy siłownie, sprzyjają namnażaniu się wirusa.
Infekcja HPV zazwyczaj nie daje natychmiastowych objawów. Okres inkubacji może trwać od kilku tygodni do kilku miesięcy, zanim pojawią się widoczne zmiany skórne. Ważne jest, aby pamiętać, że nawet jeśli nie widzimy kurzajki, możemy być nosicielem wirusa i nieświadomie przenosić go na inne osoby lub inne części własnego ciała. Uszkodzona skóra, nawet drobne zadrapania czy otarcia, stanowi bramę dla wirusa, ułatwiając mu wniknięcie i zainfekowanie komórek naskórka. Dlatego też osoby z osłabionym układem odpornościowym, na przykład cierpiące na choroby przewlekłe lub przyjmujące leki immunosupresyjne, są bardziej podatne na infekcje HPV i rozwój kurzajek.
Częste dotykanie zainfekowanych powierzchni, a następnie własnej skóry, zwłaszcza w okolicach dłoni i stóp, znacząco zwiększa ryzyko przeniesienia wirusa. Dzieci, ze względu na swoją skłonność do eksploracji świata poprzez dotyk i często nieprzestrzeganie zasad higieny, są szczególnie narażone na zarażenie kurzajkami. Również dorośli, którzy mają kontakt z dziećmi lub pracują w środowiskach, gdzie ryzyko kontaktu z wirusem jest wyższe, powinni zachować szczególną ostrożność. Pomimo powszechnego przekonania, kurzajki nie powstają od kontaktu ze żabami czy ropuchami, jest to jedynie mit. Ich geneza jest ściśle wirusowa.
Zrozumienie przyczyn powstawania kurzajek na skórze
Główną przyczyną powstawania kurzajek jest infekcja wirusem brodawczaka ludzkiego (HPV). Ten wirus jest niezwykle powszechny i istnieje ponad 100 jego typów, z czego kilkadziesiąt może wywoływać zmiany skórne u ludzi. Typy HPV odpowiedzialne za kurzajki są zazwyczaj łagodne i nie związane z nowotworami, jednak mogą być uciążliwe i trudne do usunięcia. Wirus HPV atakuje komórki naskórka, powodując ich niekontrolowany rozrost, co manifestuje się jako charakterystyczna, brodawkowata zmiana skórna.
Wirus przenosi się poprzez bezpośredni kontakt skóra do skóry z osobą zarażoną lub przez kontakt z zanieczyszczonymi powierzchniami. Miejsca publiczne o dużej wilgotności, takie jak baseny, sauny, szatnie, a także siłownie, stanowią idealne środowisko dla przetrwania i rozprzestrzeniania się wirusa HPV. Osoby, które często korzystają z takich miejsc, są bardziej narażone na infekcję. Ważne jest, aby po skorzystaniu z takich obiektów dokładnie umyć ręce i stopy oraz unikać chodzenia boso.
Czynniki takie jak uszkodzona skóra (otarcia, skaleczenia, pęknięcia), osłabiony układ odpornościowy (np. w wyniku choroby, stresu, niedoboru snu) oraz długotrwałe narażenie na wilgoć sprzyjają zakażeniu wirusem HPV. Kiedy wirus wniknie do organizmu, może pozostać w uśpieniu przez długi czas, zanim pojawią się widoczne objawy w postaci kurzajek. Czas inkubacji jest zmienny i może wynosić od kilku tygodni do nawet kilku miesięcy. To sprawia, że często trudno jest jednoznacznie określić, kiedy i gdzie doszło do zakażenia. Szczególną ostrożność powinny zachować osoby wykonujące zawody wymagające długotrwałego kontaktu z wodą lub wilgocią, a także osoby z problemami skórnymi, jak np. atopowe zapalenie skóry.
Wirus HPV jako główny sprawca powstawania kurzajek

Drogi przenoszenia wirusa są zróżnicowane. Najczęściej dochodzi do infekcji poprzez bezpośredni kontakt z zainfekowaną skórą. Oznacza to, że dotknięcie kurzajki u innej osoby, a następnie dotknięcie własnej skóry, może prowadzić do zakażenia. Równie częste jest zakażenie pośrednie, przez kontakt z przedmiotami codziennego użytku lub powierzchniami, na których wirus przetrwał. Miejsca takie jak baseny, sale gimnastyczne, wspólne prysznice czy szatnie są wylęgarnią wirusa, ponieważ panuje tam wysoka wilgotność i temperatura, sprzyjające jego przeżyciu. Dzielenie się ręcznikami, obuwiem czy narzędziami do pielęgnacji stóp również zwiększa ryzyko przeniesienia wirusa.
Układ odpornościowy odgrywa kluczową rolę w walce z infekcją HPV. U większości osób zdrowych, układ immunologiczny jest w stanie skutecznie zwalczyć wirusa, co prowadzi do samoistnego ustąpienia zmian skórnych w ciągu kilku miesięcy lub lat. Jednak u osób z osłabioną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych, niedożywienia lub po prostu w wyniku naturalnych spadków odporności (np. podczas infekcji), wirus może przetrwać i wywołać uporczywe kurzajki. Dlatego też ważne jest dbanie o ogólny stan zdrowia i prawidłowe funkcjonowanie układu odpornościowego, co stanowi najlepszą profilaktykę przed infekcjami wirusowymi, w tym HPV.
Czynniki sprzyjające rozwojowi kurzajek u różnych grup wiekowych
Kurzajki mogą pojawić się u osób w każdym wieku, jednak pewne grupy są bardziej narażone na ich rozwój. Dzieci i młodzież, ze względu na niedojrzały jeszcze układ odpornościowy oraz tendencję do eksploracji świata poprzez dotyk, są szczególnie podatne na infekcje wirusem HPV. Ich skóra bywa też częściej narażona na drobne urazy, które ułatwiają wirusowi wniknięcie. Dodatkowo, dzieci często bawią się w miejscach publicznych, takich jak place zabaw czy baseny, gdzie ryzyko kontaktu z wirusem jest zwiększone.
Dorośli również nie są wolni od ryzyka. Osoby aktywne fizycznie, korzystające z siłowni, basenów czy wspólnych szatni, są narażone na kontakt z wirusem. Pracownicy służby zdrowia, nauczyciele, a także osoby pracujące w miejscach o podwyższonym ryzyku (np. salony kosmetyczne, gabinety fizjoterapii) również mogą być bardziej narażeni. Czynniki takie jak stres, niedobór snu, nieprawidłowa dieta czy choroby przewlekłe mogą osłabiać układ odpornościowy, zwiększając podatność na infekcję HPV.
Szczególną grupą są osoby z obniżoną odpornością, niezależnie od wieku. Dotyczy to pacjentów po przeszczepach narządów, osób zakażonych wirusem HIV, chorujących na białaczkę czy inne nowotwory, a także osób przyjmujących leki immunosupresyjne. U tych pacjentów kurzajki mogą mieć cięższy przebieg, być bardziej rozległe i trudniejsze do leczenia. Warto również wspomnieć o osobach, które mają predyspozycje do nadmiernej potliwości stóp, ponieważ wilgotne środowisko sprzyja namnażaniu się wirusa HPV i powstawaniu brodawek na stopach.
Czy kurzajki na dłoniach i stopach są zaraźliwe dla innych
Tak, kurzajki są zmianami skórnymi wywoływanymi przez wirusy HPV, które są wysoce zaraźliwe. Wirus może przenosić się z osoby na osobę poprzez bezpośredni kontakt skóra do skóry. Oznacza to, że dotknięcie kurzajki u osoby zarażonej, a następnie dotknięcie własnej skóry, może spowodować przeniesienie wirusa i rozwój nowej zmiany. Szczególnie łatwo dochodzi do zakażenia, gdy skóra jest uszkodzona, na przykład przez drobne skaleczenia, otarcia czy pęknięcia.
Zaraźliwość kurzajek jest szczególnie wysoka w miejscach, gdzie wielu ludzi ma kontakt ze sobą i z potencjalnie zanieczyszczonymi powierzchniami. Dotyczy to zwłaszcza wilgotnych i ciepłych środowisk, takich jak baseny, sauny, szatnie, wspólne prysznice czy sale gimnastyczne. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko zarażenia się wirusem HPV. Dlatego zaleca się noszenie obuwia ochronnego w miejscach publicznych, gdzie istnieje wysokie ryzyko kontaktu z wirusem.
Ważne jest również, aby pamiętać, że wirus HPV może być przenoszony nie tylko na inne osoby, ale także na inne części własnego ciała. Jeśli masz kurzajkę na dłoni, możesz nieświadomie przenieść wirusa na inne miejsca na ręce, twarz lub inne części ciała poprzez dotyk. Jest to tzw. auto-inoculacja. Dlatego osoby z kurzajkami powinny unikać drapania, dotykania i skubania zmian, a po kontakcie z nimi dokładnie umyć ręce. Dbanie o higienę i stosowanie się do zaleceń profilaktycznych jest kluczowe w zapobieganiu rozprzestrzenianiu się wirusa HPV i powstawaniu nowych kurzajek.
Sposoby zapobiegania powstawaniu kurzajek na skórze
Zapobieganie powstawaniu kurzajek opiera się przede wszystkim na minimalizowaniu ryzyka kontaktu z wirusem HPV. Kluczowe jest unikanie bezpośredniego kontaktu ze zmianami skórnymi u osób zakażonych. Jeśli zauważysz kurzajkę u siebie lub kogoś bliskiego, staraj się nie dotykać jej, a w przypadku konieczności kontaktu, dokładnie umyj ręce po wszystkim. Dotyczy to również unikania dzielenia się osobistymi przedmiotami, takimi jak ręczniki, golarki, pilniki do paznokci czy obuwie.
Szczególną ostrożność należy zachować w miejscach publicznych, gdzie ryzyko kontaktu z wirusem jest wysokie. Baseny, sauny, szatnie, siłownie i inne obiekty użyteczności publicznej wymagają stosowania pewnych środków ostrożności. Zawsze noś klapki lub inne obuwie ochronne, aby chronić swoje stopy przed kontaktem z zakażonymi powierzchniami. Po skorzystaniu z takich miejsc dokładnie umyj i osusz skórę, szczególnie stopy.
Dbanie o zdrową i nienaruszoną skórę jest również ważnym elementem profilaktyki. Utrzymuj skórę nawilżoną, ponieważ sucha i popękana skóra jest bardziej podatna na infekcje. Szybko lecz wszelkie skaleczenia, otarcia i zadrapania. Wzmocnienie układu odpornościowego poprzez zdrową dietę, odpowiednią ilość snu i regularną aktywność fizyczną może pomóc organizmowi w skuteczniejszym zwalczaniu wirusa HPV, jeśli dojdzie do kontaktu. Warto również rozważyć szczepienia przeciwko HPV, które chronią przed najbardziej niebezpiecznymi typami wirusa, choć ich głównym celem jest profilaktyka nowotworów, mogą one również zmniejszyć ryzyko rozwoju kurzajek.
Różne typy kurzajek i ich lokalizacja na ciele
Kurzajki, wywoływane przez różne typy wirusa HPV, mogą przyjmować odmienne formy i lokalizować się w różnych miejscach na ciele. Najczęściej spotykane są brodawki zwykłe, które charakteryzują się szorstką, nierówną powierzchnią i zazwyczaj pojawiają się na palcach, dłoniach i łokciach. Mogą mieć kolor skóry lub być lekko ciemniejsze. Często występują w skupiskach, a ich pojawienie się może być związane z obgryzaniem paznokci lub skaleczeniami w okolicy wałów paznokciowych.
Brodawki podeszwowe to kolejny częsty typ kurzajek, które lokalizują się na podeszwach stóp. Mogą być bolesne podczas chodzenia, ponieważ nacisk ciała wciska je do wnętrza skóry. Często są pokryte zrogowaciałą skórą, co utrudnia ich rozpoznanie. Mogą mieć postać mozaikową, czyli tworzyć grupy drobnych zmian, lub pojedynczą, głębszą zmianę. Wirus HPV łatwo przenosi się w wilgotnych miejscach, takich jak baseny, co sprzyja powstawaniu brodawek podeszwowych.
Brodawki płaskie zazwyczaj pojawiają się na twarzy, szyi, grzbiecie dłoni lub nogach. Mają gładką powierzchnię i są lekko wypukłe, często w kolorze cielistym lub delikatnie brązowym. Mogą pojawiać się w linii, co jest wynikiem drapania zainfekowanych miejsc i przenoszenia wirusa. Inne typy kurzajek to na przykład brodawki nitkowate, które mają cienki, nitkowaty kształt i najczęściej występują na szyi, twarzy lub powiekach, oraz brodawki mozaikowe, które tworzą skupiska drobnych zmian, często na dłoniach i stopach. Każdy typ kurzajki wymaga indywidualnego podejścia terapeutycznego, a właściwa diagnoza jest kluczowa dla skutecznego leczenia.
Jak długo utrzymują się kurzajki na skórze człowieka
Czas utrzymywania się kurzajek na skórze jest bardzo zróżnicowany i zależy od wielu czynników, w tym od typu wirusa HPV, jego zjadliwości, stanu układu odpornościowego osoby zakażonej oraz od stosowanego leczenia. U wielu osób, szczególnie u dzieci, układ odpornościowy jest w stanie samodzielnie poradzić sobie z infekcją wirusem HPV. W takich przypadkach kurzajki mogą samoistnie zniknąć w ciągu kilku miesięcy, a nawet kilku lat, bez konieczności interwencji medycznej.
Jednak u niektórych osób kurzajki mogą być bardziej uporczywe i utrzymywać się przez wiele lat. Szczególnie dotyczy to osób dorosłych, z osłabionym układem odpornościowym lub tych, u których wirus HPV przybrał bardziej agresywną formę. Brak odpowiedniego leczenia lub nieprawidłowe metody usuwania zmian mogą prowadzić do ich rozprzestrzeniania się i utrudniać proces gojenia. Czasami kurzajki mogą powracać nawet po skutecznym leczeniu, co jest związane z faktem, że wirus HPV może pozostawać w organizmie w stanie uśpienia.
Warto podkreślić, że kurzajki nie są jedynie defektem kosmetycznym. Mogą powodować dyskomfort, ból (szczególnie brodawki podeszwowe) oraz wpływać na samoocenę. Długotrwałe utrzymywanie się zmian może być również sygnałem, że układ odpornościowy nie radzi sobie z infekcją. Dlatego w przypadku uporczywych lub rozległych kurzajek zaleca się konsultację z lekarzem dermatologiem, który pomoże dobrać odpowiednią metodę leczenia i ocenić potencjalne ryzyko związane z utrzymywaniem się zmian skórnych.
Kiedy należy zgłosić się do lekarza w sprawie kurzajek
Chociaż wiele kurzajek można skutecznie leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których konieczna jest konsultacja lekarska. Jeśli kurzajki są bardzo liczne, rozległe, szybko się rozprzestrzeniają lub są niezwykle bolesne, należy niezwłocznie udać się do lekarza dermatologa. Dotyczy to szczególnie brodawek podeszwowych, które mogą utrudniać chodzenie i powodować znaczny dyskomfort.
Ważne jest również zgłoszenie się do lekarza, jeśli masz wątpliwości co do charakteru zmiany skórnej. Niektóre zmiany skórne mogą przypominać kurzajki, jednak mogą być objawem innych, poważniejszych schorzeń, w tym zmian nowotworowych. Lekarz będzie w stanie postawić prawidłową diagnozę i zalecić odpowiednie postępowanie. Szczególną ostrożność powinny zachować osoby z osłabionym układem odpornościowym, na przykład pacjenci z chorobami autoimmunologicznymi, po przeszczepach narządów lub osoby zakażone wirusem HIV, ponieważ u nich kurzajki mogą mieć nietypowy przebieg.
Jeśli domowe metody leczenia nie przynoszą rezultatów po kilku tygodniach stosowania, lub jeśli kurzajki nawracają pomimo skutecznego leczenia, również warto skonsultować się z lekarzem. Lekarz może zaproponować bardziej zaawansowane metody leczenia, takie jak krioterapię, elektrokoagulację, laseroterapię czy leczenie farmakologiczne. W przypadku dzieci, zawsze warto zasięgnąć porady lekarskiej, aby upewnić się, że stosowane metody są bezpieczne i odpowiednie dla wieku pacjenta. Wczesna konsultacja lekarska może zapobiec powikłaniom i przyspieszyć proces leczenia.