Kurzajki, znane również jako brodawki wirusowe, są powszechnym problemem dermatologicznym, który dotyka osoby w każdym wieku. Ich pojawienie się na skórze często budzi niepokój i pytania o pochodzenie. Kluczem do zrozumienia, od czego robią się kurzajki, jest poznanie czynnika wywołującego – wirusa brodawczaka ludzkiego, czyli HPV (Human Papillomavirus).
Wirus HPV to niezwykle zróżnicowana grupa wirusów, która obejmuje ponad sto typów. Niektóre z nich odpowiedzialne są za powstawanie łagodnych zmian skórnych w postaci kurzajek, podczas gdy inne mogą prowadzić do rozwoju nowotworów, zwłaszcza raka szyjki macicy. W kontekście kurzajek skupiamy się jednak na tych typach wirusa, które infekują komórki naskórka, powodując ich niekontrolowany rozrost.
Infekcja wirusem HPV przenosi się przez bezpośredni kontakt skóra do skóry. Oznacza to, że aby doszło do zakażenia, uszkodzona skóra jednej osoby musi zetknąć się z naskórkiem osoby zainfekowanej. Nawet niewielkie, niewidoczne gołym okiem skaleczenia, otarcia czy maceracja skóry (np. po długim kontakcie z wodą) mogą stanowić bramę dla wirusa. Dlatego też miejsca takie jak baseny, sauny, siłownie, czy wspólne prysznice są często wskazywane jako potencjalne źródła zakażenia, choć wirus może być obecny wszędzie tam, gdzie dochodzi do kontaktu z zainfekowanymi powierzchniami lub osobami.
Kiedy wirus dostanie się do organizmu, wnika w komórki naskórka i rozpoczyna swój cykl namnażania. Okres inkubacji wirusa, czyli czas od momentu zakażenia do pojawienia się widocznych zmian, może być bardzo różny – od kilku tygodni do nawet kilku miesięcy. W tym czasie wirus „ukrywa się” w komórkach, przygotowując się do wywołania charakterystycznego rozrostu tkanki, który objawia się jako brodawka.
Ważne jest, aby zrozumieć, że obecność wirusa HPV w otoczeniu nie oznacza automatycznie rozwoju kurzajek. Nasz układ odpornościowy odgrywa kluczową rolę w walce z infekcją. U wielu osób układ immunologiczny jest w stanie skutecznie zwalczyć wirusa, zanim ten zdąży spowodować jakiekolwiek widoczne zmiany. Czynniki osłabiające odporność, takie jak stres, niedobór witamin, choroby przewlekłe czy przyjmowanie leków immunosupresyjnych, mogą zwiększać ryzyko rozwoju kurzajek u osób zakażonych wirusem.
Jak wirus HPV powoduje powstawanie kurzajek na dłoniach i stopach
Wirus brodawczaka ludzkiego (HPV) jest bezpośrednią przyczyną powstawania kurzajek, a jego specyfika działania polega na infekowaniu komórek naskórka. Kiedy wirus dostanie się do skóry, preferuje miejsca, gdzie bariera naskórkowa jest osłabiona lub uszkodzona. Dłonie i stopy są szczególnie narażone ze względu na częsty kontakt z różnymi powierzchniami i potencjalne mikrourazy.
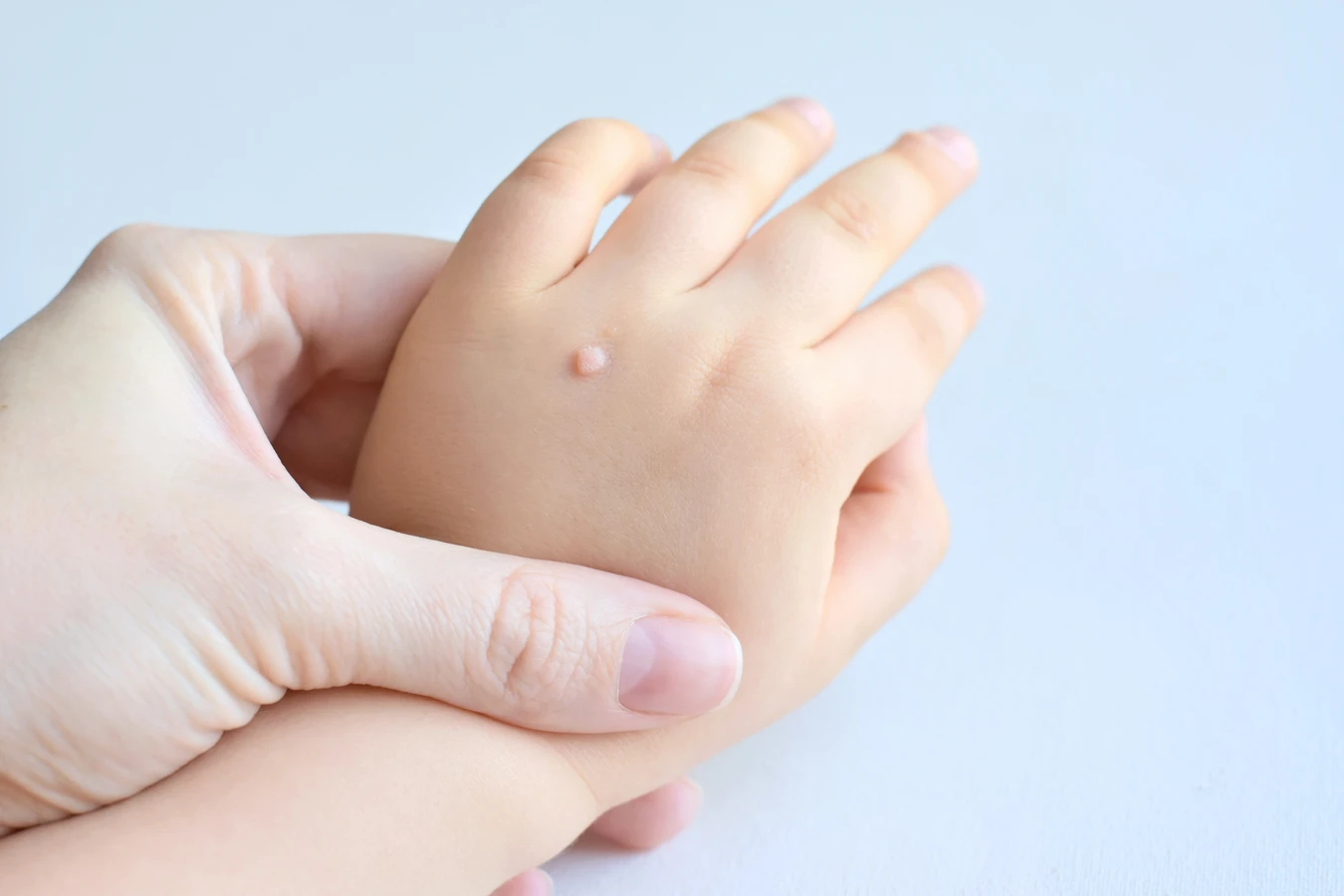
Na dłoniach, wirus HPV często manifestuje się w postaci brodawek zwykłych. Mogą one pojawić się na palcach, grzbietach dłoni, a nawet pod paznokciami. Ich pojawienie się jest wynikiem bezpośredniego kontaktu z wirusem, na przykład poprzez dotykanie zainfekowanych powierzchni, a następnie przeniesienie wirusa na skórę dłoni, zwłaszcza jeśli są na niej drobne ranki czy zadrapania. Dzieci, które częściej obgryzają paznokcie lub gryzą skórki, są szczególnie podatne na rozwój kurzajek na palcach.
Stopy stanowią kolejne częste miejsce występowania kurzajek, znanych wtedy jako brodawki stóp lub kurzajki podeszwowe. Są one często bardziej bolesne ze względu na nacisk, jaki wywierany jest na nie podczas chodzenia. Wirus HPV często wnika w skórę podeszwy stopy przez drobne skaleczenia, pęknięcia czy otarcia, które są powszechne w tym obszarze. Wilgotne środowisko, jakie panuje w butach, sprzyja namnażaniu się wirusa i rozwojowi zmian.
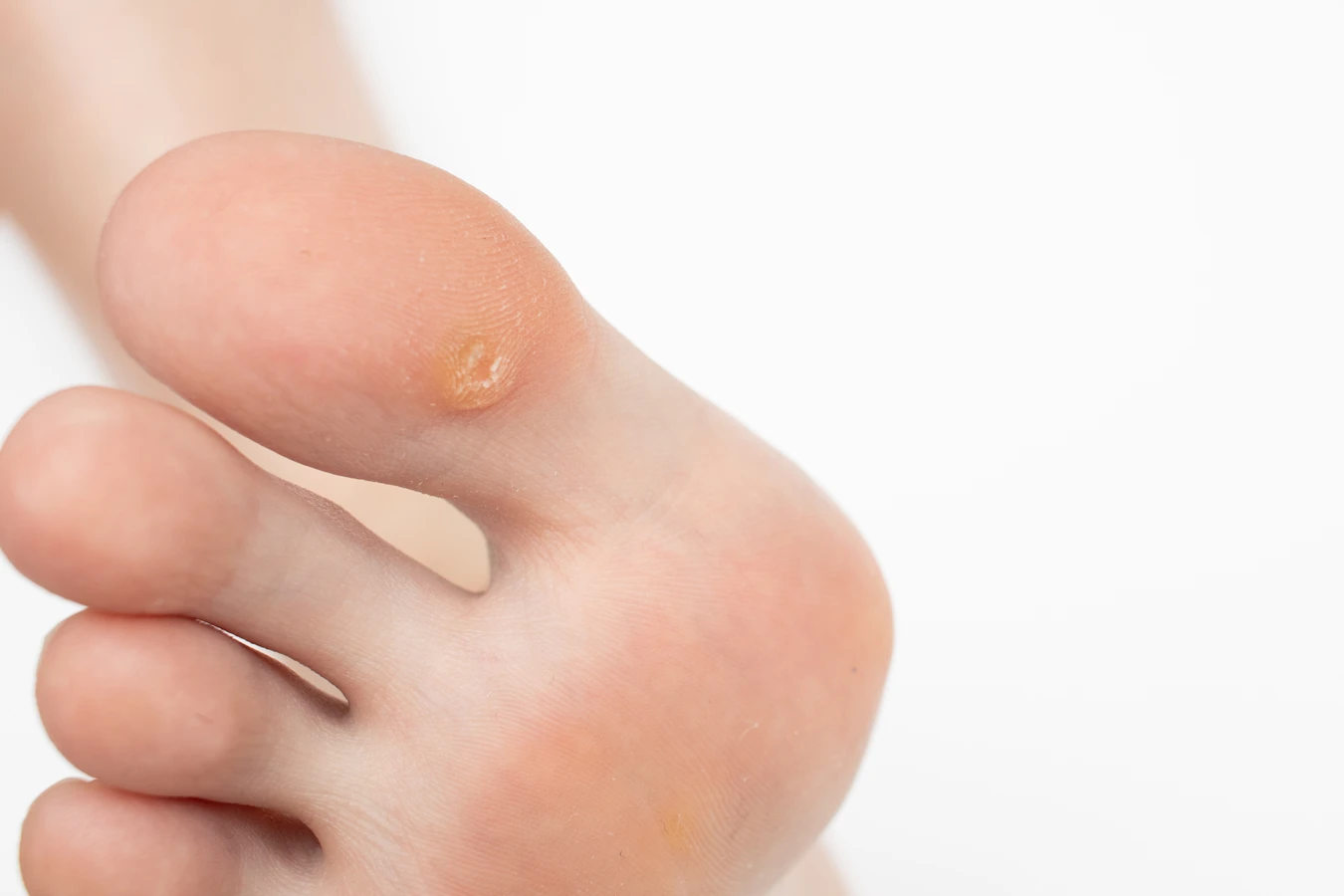
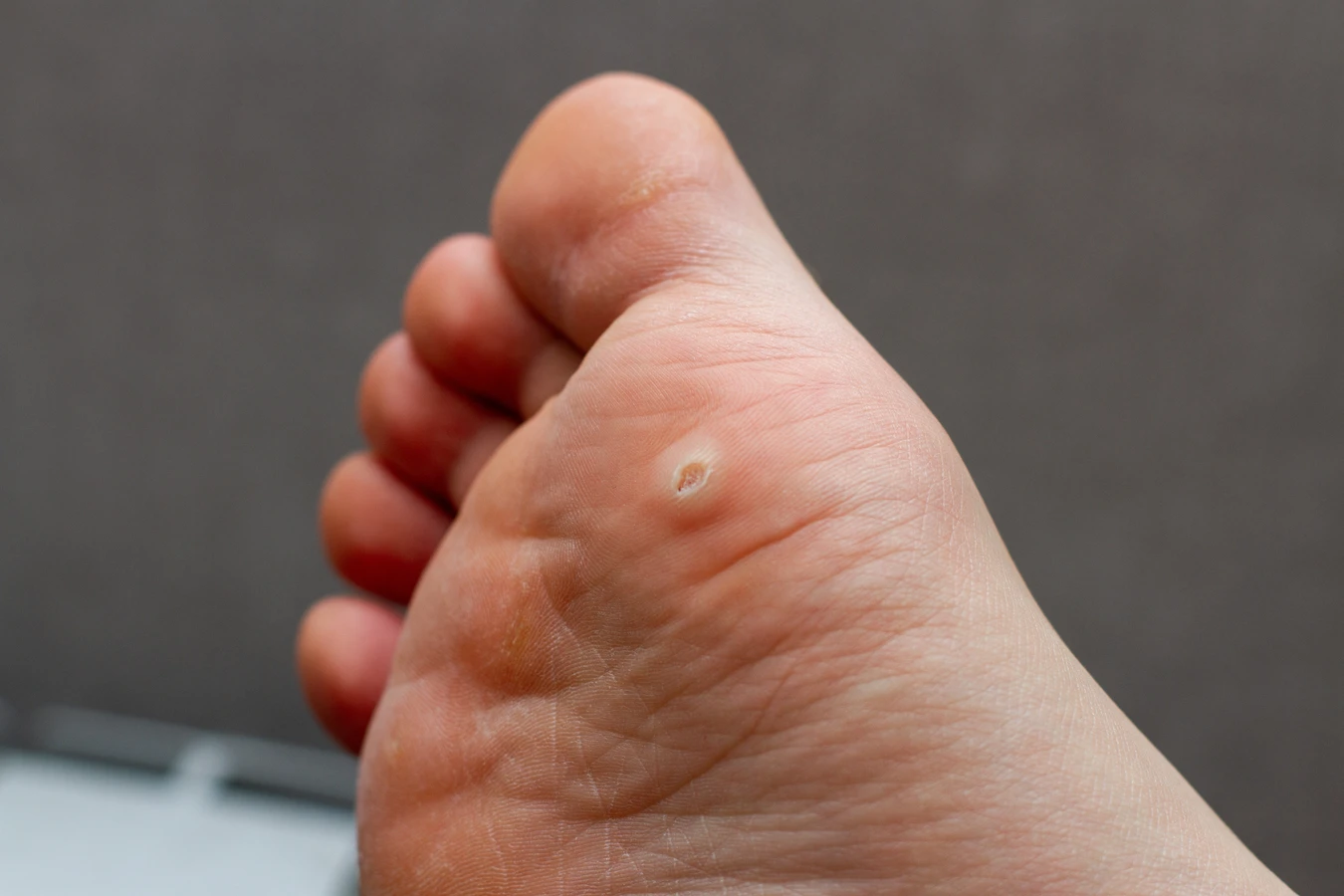
Szczególnym rodzajem kurzajek są te zlokalizowane na podeszwach stóp, które często rosną do wewnątrz, pokryte zrogowaciałym naskórkiem. Mogą one przypominać odciski, ale ich charakterystyczną cechą jest obecność drobnych, czarnych punktów – są to zatkane naczynia krwionośne, które są dowodem na obecność zmian wirusowych. Uczucie dyskomfortu lub bólu podczas chodzenia jest sygnałem, że problem może dotyczyć właśnie kurzajki podeszwowej.
Mechanizm działania wirusa HPV polega na tym, że wnika on do komórek podstawnych naskórka, gdzie indukuje ich nadmierny wzrost i proliferację. Komórki te zaczynają dzielić się w sposób niekontrolowany, tworząc charakterystyczną, brodawkowatą strukturę. Wirus HPV jest również zdolny do wpływania na mechanizmy obronne organizmu, co utrudnia układowi odpornościowemu jego skuteczne zwalczanie. Z tego powodu kurzajki mogą utrzymywać się na skórze przez długi czas, a nawet samoistnie znikać po jakimś czasie, gdy układ odpornościowy w końcu je rozpozna i wyeliminuje.
Czynniki zwiększające ryzyko powstawania kurzajek u ludzi
Jednym z najważniejszych czynników jest stan układu odpornościowego. Osoby z osłabioną odpornością, na przykład z powodu chorób autoimmunologicznych, przyjmowania leków immunosupresyjnych po przeszczepach narządów, zakażenia wirusem HIV, czy też w podeszłym wieku, są bardziej narażone na rozwój kurzajek. Ich organizm ma mniejsze zdolności do zwalczania infekcji wirusowych, co ułatwia HPV namnażanie się i wywoływanie zmian skórnych.
Częsty kontakt z wodą, szczególnie w miejscach publicznych, może prowadzić do maceracji skóry, czyli jej rozmiękczenia i osłabienia. Wilgotna skóra jest bardziej podatna na wnikanie wirusów. Dlatego osoby pracujące w zawodach wymagających długotrwałego kontaktu z wodą (np. kucharze, pracownicy gastronomii) lub często korzystające z basenów, saun czy łaźni, mogą być bardziej narażone na zakażenie. Dotyczy to również osób, które mają tendencję do nadmiernej potliwości stóp.
Drobne uszkodzenia skóry, takie jak skaleczenia, zadrapania, otarcia czy pęknięcia, stanowią otwartą drogę dla wirusa. Nawet niewielkie ranki, które często pojawiają się na dłoniach i stopach, mogą ułatwić wniknięcie wirusa HPV do organizmu. Dzieci, ze względu na swoją aktywność i skłonność do upadków, częściej doświadczają takich uszkodzeń skóry, co czyni je bardziej podatnymi na rozwój kurzajek.
Wiek również odgrywa pewną rolę. Chociaż kurzajki mogą pojawić się u osób w każdym wieku, są one szczególnie powszechne wśród dzieci i młodzieży. Szacuje się, że nawet do 30% dzieci w wieku szkolnym może mieć kurzajki. Z czasem, w miarę dojrzewania układu odpornościowego, wiele osób nabywa odporność na niektóre typy wirusa HPV, co zmniejsza ryzyko powstawania nowych zmian.
Innym czynnikiem ryzyka jest nawyk obgryzania paznokci lub skórek wokół paznokci. Ten nawyk, często występujący u dzieci i młodzieży, może prowadzić do przenoszenia wirusa z innych części ciała (gdzie mógł się znaleźć przez dotyk) na skórę palców, a także do tworzenia mikrourazów, przez które wirus może łatwiej wniknąć do organizmu.
Jak przenoszą się kurzajki między ludźmi i powierzchniami
Przenoszenie się wirusa HPV, odpowiedzialnego za powstawanie kurzajek, odbywa się głównie drogą bezpośredniego kontaktu. Oznacza to, że wystarczy dotknąć skóry osoby zainfekowanej, aby przenieść wirusa na własną skórę. Jednakże, sposób, w jaki wirus rozprzestrzenia się w naszym otoczeniu, jest bardziej złożony i obejmuje kilka ścieżek zakażenia.
Najczęstszym sposobem transmisji jest kontakt skóra do skóry. Jeśli osoba ma kurzajkę, na jej powierzchni znajdują się miliony cząsteczek wirusa. Kiedy taka skóra zetknie się z naszą skórą, zwłaszcza jeśli jest ona uszkodzona, wirus może łatwo wniknąć do organizmu. Dotyczy to zarówno kontaktu bezpośredniego z osobą chorą, jak i kontaktu z przedmiotami, których ta osoba używała i na których mogły pozostać wirusy.
Powierzchnie wspólnego użytku, takie jak podłogi w szatniach, prysznicach, basenach, siłowniach, czy nawet poręcze w miejscach publicznych, mogą stanowić źródło zakażenia. Wirus HPV jest dość odporny na wysychanie, co oznacza, że może przetrwać na takich powierzchniach przez pewien czas. Kiedy osoba zakażona chodzi boso po wilgotnej podłodze w basenie, może zostawić na niej wirusy. Następnie, gdy inna osoba postawi stopę na tej samej powierzchni, wirus może przenieść się na jej skórę, szczególnie jeśli na stopie są drobne skaleczenia lub otarcia.
Przenoszenie wirusa poprzez przedmioty, takie jak ręczniki, obuwie, czy nawet odzież, jest również możliwe, choć mniej powszechne niż bezpośredni kontakt. Jeśli osoba z kurzajkami dzieli się ręcznikiem lub obuwiem z kimś innym, istnieje ryzyko przeniesienia wirusa. Szczególnie niebezpieczne jest używanie tych samych narzędzi do pielęgnacji stóp lub paznokci, które mogły mieć kontakt z kurzajkami.
Samozakażenie jest kolejnym ważnym aspektem rozprzestrzeniania się kurzajek. Oznacza to, że osoba, która ma kurzajkę na jednej części ciała, może nieumyślnie przenieść wirusa na inne obszary swojej skóry. Na przykład, drapanie kurzajki na dłoni, a następnie dotykanie innej części ciała, może spowodować pojawienie się nowej zmiany. Dzieci, które często dotykają swoich kurzajek, są szczególnie narażone na samozakażenie.
Warto zaznaczyć, że kurzajki są zaraźliwe, dopóki obecne są na skórze. Nawet jeśli zostaną usunięte, wirus może pozostać w organizmie, co stwarza ryzyko nawrotu lub pojawienia się nowych zmian w innym miejscu. Dlatego też, oprócz leczenia istniejących kurzajek, ważne jest stosowanie profilaktyki, aby zminimalizować ryzyko dalszego rozprzestrzeniania się wirusa.
Jakie są najczęstsze miejsca występowania kurzajek na ciele
Kurzajki, wywoływane przez wirusa brodawczaka ludzkiego (HPV), mogą pojawiać się na niemal każdej części ciała, jednak istnieją miejsca, które są szczególnie predysponowane do ich rozwoju. Lokalizacja kurzajek często zależy od typu wirusa, sposobu ekspozycji oraz indywidualnych predyspozycji danej osoby. Poznanie najczęstszych lokalizacji pomaga w szybszym rozpoznaniu problemu i wdrożeniu odpowiednich działań.
Dłonie i palce są jednymi z najczęściej atakowanych przez kurzajki obszarów ciała. Na dłoniach najczęściej pojawiają się brodawki zwykłe. Mogą one występować na grzbietach dłoni, w okolicach stawów, na opuszkach palców, a nawet pod paznokciami, co jest szczególnie uciążliwe i bolesne. Dzieci często obgryzają paznokcie lub gryzą skórki, co sprzyja przenoszeniu wirusa na te obszary i rozwojowi brodawek.
Stopy to kolejne bardzo częste miejsce występowania kurzajek, określane jako brodawki podeszwowe. Wirus HPV łatwo wnika w skórę podeszwy stopy, zwłaszcza jeśli jest ona wilgotna, ma drobne skaleczenia lub pęknięcia. Kurzajki podeszwowe często rosną do wewnątrz, pokryte zrogowaciałym naskórkiem, co może powodować ból podczas chodzenia. Charakterystyczne czarne punkty widoczne w brodawce to zatkane naczynia krwionośne, które świadczą o obecności zmian wirusowych.
Twarz, choć rzadziej niż dłonie i stopy, również może być miejscem pojawienia się kurzajek, zwłaszcza brodawek płaskich. Są one zazwyczaj mniejsze, płaskie i mają gładką powierzchnię. Na twarzy mogą występować wokół ust, na nosie lub czole. W przypadku brodawek płaskich, kontakt z wirusem często następuje przez otarcia lub uszkodzenia naskórka, a dzieci mogą przenosić wirusa z innych części ciała przez drapanie.
Okolice intymne i narządy płciowe są domeną innych typów wirusa HPV, które nie powodują typowych kurzajek, ale brodawki płciowe (kłykciny kończyste). Jednakże, w rzadkich przypadkach, wirusy odpowiedzialne za kurzajki skórne mogą również pojawić się w tych okolicach, zwłaszcza jeśli dojdzie do kontaktu z zakażonymi powierzchniami lub skórą w miejscach, gdzie higiena jest zachwiana.
Skóra głowy i okolice linii włosów również mogą być dotknięte przez kurzajki. Mogą one wyglądać jak małe, brodawkowate narośla na skórze głowy lub na czole. Zakażenie w tych miejscach może nastąpić przez kontakt z zakażonymi przedmiotami, takimi jak grzebienie czy szczotki, lub przez bezpośredni kontakt.
- Dłonie i palce (brodawki zwykłe)
- Stopy (brodawki podeszwowe)
- Twarz (brodawki płaskie)
- Okolice intymne (brodawki płciowe, choć to inna grupa wirusów HPV)
- Skóra głowy
Warto pamiętać, że obecność kurzajek na skórze jest sygnałem infekcji wirusowej, a ich lokalizacja może dostarczyć wskazówek co do sposobu zakażenia. Niezależnie od miejsca występowania, kluczowe jest szybkie rozpoznanie i odpowiednie leczenie, aby zapobiec dalszemu rozprzestrzenianiu się wirusa.
Jakie są rodzaje kurzajek i ich specyficzne lokalizacje
Kurzajki, będące manifestacją infekcji wirusem brodawczaka ludzkiego (HPV), przybierają różne formy i lokalizują się w specyficznych miejscach na ciele, co pozwala na ich klasyfikację. Rozróżnienie poszczególnych typów kurzajek ułatwia diagnostykę i wybór najskuteczniejszej metody leczenia. Każdy typ brodawki wirusowej jest zazwyczaj wywoływany przez określone typy wirusa HPV.
Brodawki zwykłe to najczęściej spotykany rodzaj kurzajek. Charakteryzują się szorstką, nierówną powierzchnią i zazwyczaj mają kolor skóry lub lekko brązowawy. Najczęściej pojawiają się na dłoniach, palcach, łokciach i kolanach. Mogą występować pojedynczo lub w skupiskach. Ich obecność na dłoniach jest często związana z obgryzaniem paznokci lub uszkodzeniami naskórka.
Brodawki podeszwowe, znane również jako kurzajki stóp, to rodzaj zmian wirusowych zlokalizowanych na podeszwach stóp. Mają one tendencję do wzrostu do wewnątrz pod wpływem nacisku podczas chodzenia, co powoduje ich spłaszczenie i pokrycie grubą warstwą zrogowaciałego naskórka. Charakterystycznymi cechami brodawek podeszwowych są: ból podczas chodzenia oraz obecność drobnych, czarnych punktów (zatkanych naczyń krwionośnych) widocznych po usunięciu warstwy zrogowaciałego naskórka. Wirus HPV wnika w skórę stóp przez mikrourazy i skaleczenia, a wilgotne środowisko sprzyja jego rozwojowi.
Brodawki płaskie to kolejny typ kurzajek, który zazwyczaj jest mniejszy, ma gładką powierzchnię i lekko uniesiony kształt. Mogą mieć kolor skóry, różowy, żółtawy lub brązowawy. Najczęściej pojawiają się na twarzy (szczególnie u dzieci, w okolicach nosa i ust), na grzbietach dłoni i na nogach. Są one mniej powszechne niż brodawki zwykłe, ale mogą być trudniejsze do leczenia i często występują w większej liczbie.
Brodawki nitkowate, zwane również palczastymi, charakteryzują się podłużnym, nitkowatym kształtem i często pojawiają się na szyi, pod pachami, na powiekach lub pod brodą. Są one zwykle miękkie i często występują w miejscach, gdzie skóra ociera się o siebie. Choć mogą być nieestetyczne, zazwyczaj nie są bolesne.
- Brodawki zwykłe
- Brodawki podeszwowe
- Brodawki płaskie
- Brodawki nitkowate
Warto dodać, że brodawki okołopaznokciowe to specjalny rodzaj brodawek zwykłych, które rozwijają się wokół paznokci u rąk i nóg. Mogą one utrudniać wzrost paznokcia i powodować ból. Z kolei brodawki mozaikowe to skupiska brodawek zwykłych lub podeszwowych, które tworzą większe, bardziej rozległe zmiany.
Rozpoznanie rodzaju kurzajki i jej lokalizacji jest pierwszym krokiem do skutecznego leczenia. W niektórych przypadkach, zwłaszcza gdy brodawki są liczne, bolesne, lub zlokalizowane w miejscach trudnych do samodzielnego leczenia, konieczna jest konsultacja z lekarzem dermatologiem.
Od czego robią się kurzajki u dzieci i jak zapobiegać ich powstawaniu
Kurzajki, znane medycznie jako brodawki wirusowe, są powszechnym problemem dermatologicznym, szczególnie wśród dzieci. Ich powstawanie jest ściśle związane z infekcją wirusem brodawczaka ludzkiego (HPV). Dzieci, ze względu na swój rozwijający się układ odpornościowy oraz specyficzne zachowania, są bardziej podatne na zakażenie wirusem HPV i rozwój kurzajek. Zrozumienie przyczyn ich powstawania u najmłodszych jest kluczowe dla skutecznej profilaktyki i ochrony.
Podstawową przyczyną pojawienia się kurzajek u dzieci jest kontakt z wirusem HPV. Wirus ten przenosi się przez bezpośredni kontakt skóra do skóry. Dzieci, będąc bardzo aktywne fizycznie i często bawiąc się w grupach, mają zwiększoną szansę na zetknięcie się z wirusem. Miejsca takie jak place zabaw, piaskownice, baseny, sauny, czy żłobki i przedszkola, stanowią potencjalne środowiska, w których wirus HPV może być obecny na powierzchniach.
Dodatkowym czynnikiem ryzyka jest drobne uszkodzenie naskórka. Skóra dzieci, ze względu na swoją delikatność, jest bardziej podatna na drobne skaleczenia, otarcia czy zadrapania, które mogą powstać podczas zabawy. Takie mikrourazy stanowią „furtkę” dla wirusa HPV, ułatwiając mu wniknięcie do komórek naskórka i rozpoczęcie infekcji. Obgryzanie paznokci czy wkładanie brudnych rąk do ust to nawyki, które również sprzyjają przenoszeniu wirusa na skórę palców i twarzy.
Osłabienie układu odpornościowego, nawet chwilowe, może zwiększać ryzyko rozwoju kurzajek. Częste infekcje wirusowe, stres związany z rozpoczęciem nauki w szkole, niedobory żywieniowe czy brak wystarczającej ilości snu – wszystkie te czynniki mogą wpływać na zdolność organizmu dziecka do zwalczania wirusa HPV. Warto pamiętać, że nawet po wyleczeniu, kurzajki mogą powrócić, jeśli układ odpornościowy nie jest w stanie całkowicie wyeliminować wirusa z organizmu.
Zapobieganie kurzajkom u dzieci polega przede wszystkim na minimalizowaniu ryzyka kontaktu z wirusem i wzmacnianiu naturalnych mechanizmów obronnych organizmu. Kluczowe jest dbanie o higienę, zwłaszcza w miejscach publicznych. Dzieci powinny nosić klapki pod prysznicem i w szatniach na basenie, unikać dzielenia się ręcznikami i obuwiem. Regularne mycie rąk, zwłaszcza po powrocie do domu i przed posiłkami, jest podstawową zasadą profilaktyki.
- Uczenie dzieci zasad higieny, w tym częstego mycia rąk.
- Unikanie obgryzania paznokci i skórek.
- Noszenie obuwia ochronnego w miejscach publicznych o podwyższonym ryzyku zakażenia (np. baseny, siłownie).
- Regularne wzmacnianie odporności poprzez zdrową dietę bogatą w witaminy i minerały, odpowiednią ilość snu i aktywność fizyczną.
- Szybkie reagowanie na pojawienie się nawet drobnych skaleczeń i otarć, poprzez ich dezynfekcję i opatrywanie.
- Edukacja dziecka na temat tego, czym są kurzajki i jak można się nimi zarazić, aby zrozumiało potrzebę przestrzegania zasad higieny.
W przypadku pojawienia się kurzajek, ważne jest, aby nie zwlekać z leczeniem. Szybkie wdrożenie terapii pozwala ograniczyć rozprzestrzenianie się wirusa i zapobiec tworzeniu się nowych zmian. W razie wątpliwości, zawsze warto skonsultować się z lekarzem pediatrą lub dermatologiem dziecięcym.
Czy kurzajki na stopach i dłoniach są bardzo zaraźliwe dla otoczenia
Kurzajki, będące wynikiem infekcji wirusem brodawczaka ludzkiego (HPV), są powszechnie uważane za zmiany zaraźliwe. Stopień ich zakaźności zależy od kilku czynników, w tym od typu wirusa, lokalizacji kurzajki oraz stanu układu odpornościowego osoby zakażonej i osoby narażonej. Szczególnie kurzajki zlokalizowane na stopach i dłoniach, które mają częsty kontakt z otoczeniem i innymi osobami, mogą stanowić istotne źródło zakażenia.
Kurzajki na dłoniach są łatwo przenoszone przez bezpośredni kontakt. Kiedy osoba z kurzajkami na dłoniach dotyka przedmiotów, takich jak klamki, poręcze, telefony, klawiatury, czy narzędzia, może pozostawić na nich cząsteczki wirusa. Następnie, gdy inna osoba dotknie tych samych powierzchni, a wirus dostanie się do jej skóry (zwłaszcza jeśli jest ona uszkodzona), może dojść do zakażenia. Dzieci, które często dotykają swoich dłoni i wkładają je do ust, są szczególnie narażone na samozakażenie oraz zarażenie innych.
Kurzajki podeszwowe, choć zlokalizowane na stopach, również są zaraźliwe. Wirus HPV może przetrwać na wilgotnych powierzchniach, takich jak podłogi w basenach, prysznicach, szatniach czy hotelowych łazienkach. Chodzenie boso w takich miejscach przez osoby z kurzajkami podeszwowymi może prowadzić do rozprzestrzeniania się wirusa. Inne osoby, które również chodzą boso w tych miejscach, mogą ulec zakażeniu, zwłaszcza jeśli na ich stopach znajdują się drobne skaleczenia, pęknięcia czy otarcia.
Istotnym czynnikiem wpływającym na zakaźność kurzajek jest obecność wirusa w warstwie rogowej naskórka. Zakażone komórki skóry łuszczą się, uwalniając wirusy do otoczenia. Im więcej wirusów jest obecnych na powierzchni kurzajki, tym większe jest ryzyko jej przeniesienia. Ponadto, niektóre typy wirusa HPV są bardziej zakaźne niż inne.
Samozakażenie jest również częstym zjawiskiem. Osoba z kurzajką może nieświadomie przenieść wirusa na inne obszary swojej skóry, na przykład poprzez drapanie zmiany, a następnie dotykanie innej części ciała. To może prowadzić do pojawienia się nowych kurzajek w innych miejscach.
Mimo że kurzajki są zaraźliwe, nie każda ekspozycja na wirusa prowadzi do zakażenia. Układ odpornościowy odgrywa kluczową rolę w obronie przed wirusem. Osoby z silnym układem odpornościowym mogą skutecznie zwalczać wirusa, zanim ten zdąży wywołać objawy. Jednakże, osoby z osłabioną odpornością (np. po przeszczepach, z chorobami autoimmunologicznymi, zakażeniem HIV) są bardziej podatne na rozwój i rozprzestrzenianie się kurzajek.
- Bezpośredni kontakt skóra do skóry z osobą zakażoną.
- Kontakt z powierzchniami zanieczyszczonymi wirusem, zwłaszcza w miejscach wilgotnych (baseny, sauny, szatnie).
- Wspólne korzystanie z przedmiotów osobistego użytku (ręczniki, obuwie, narzędzia do pielęgnacji).
- Samozakażenie poprzez drapanie istniejących kurzajek i przenoszenie wirusa na inne partie ciała.
Podsumowując, kurzajki na stopach i dłoniach są zaraźliwe i mogą łatwo przenosić się na inne osoby oraz na inne części ciała. Dlatego tak ważne jest stosowanie zasad higieny i profilaktyki, aby ograniczyć ich rozprzestrzenianie się.
Czy kurzajki mogą same zniknąć z organizmu człowieka
Jednym z fascynujących aspektów kurzajek, wywoływanych przez wirusa brodawczaka ludzkiego (HPV), jest fakt, że często mogą one samoistnie zniknąć z organizmu. Jest to naturalny proces, w którym układ odpornościowy człowieka odgrywa kluczową rolę. Choć czas potrzebny na samoistne ustąpienie kurzajek jest zmienny i indywidualny, zjawisko to jest powszechnie obserwowane.
Mechanizm, dzięki któremu kurzajki znikają, polega na rozpoznaniu wirusa HPV przez układ odpornościowy. Kiedy wirus dostanie się do organizmu i zainfekuje komórki naskórka, rozpoczyna się proces proliferacji komórek, który objawia się jako brodawka. Jednakże, układ odpornościowy nie pozostaje bierny. Komórki odpornościowe, takie jak limfocyty T, zaczynają identyfikować zainfekowane komórki jako obce i niebezpieczne.
Kiedy układ odpornościowy staje się wystarczająco silny i świadomy obecności wirusa, rozpoczyna atak na zainfekowane komórki. W odpowiedzi immunologicznej dochodzi do stopniowego niszczenia komórek naskórka zawierających wirusa. W miarę jak zainfekowane komórki są eliminowane, kurzajka zaczyna się zmniejszać, tracić swoje charakterystyczne cechy i w końcu całkowicie znika. Proces ten może trwać od kilku tygodni do kilku miesięcy, a nawet lat, w zależności od siły układu odpornościowego i typu wirusa.
Częstość samoistnego ustępowania kurzajek jest wysoka, szczególnie u dzieci i młodzieży, których układy odpornościowe są w fazie rozwoju i często reagują bardzo skutecznie. Szacuje się, że nawet do 70% brodawek zwykłych może ustąpić samoistnie w ciągu dwóch lat. Jednakże, nie można polegać wyłącznie na tym mechanizmie, ponieważ w niektórych przypadkach kurzajki mogą utrzymywać się przez bardzo długi czas, nawracać lub rozprzestrzeniać się na inne części ciała.
Istnieją czynniki, które mogą wpływać na szybkość i skuteczność samoistnego ustępowania kurzajek. Jak wspomniano wcześniej, silny układ odpornościowy jest kluczowy. Stres, niedożywienie, choroby przewlekłe czy przyjmowanie leków immunosupresyjnych mogą osłabiać reakcję immunologiczną i wydłużać czas potrzebny na samoistne ustąpienie brodawek. W takich przypadkach, leczenie medyczne może być konieczne.
- Układ odpornościowy rozpoznaje wirusa HPV.
- Komórki odpornościowe atakują zainfekowane komórki naskórka.
- Stopniowa eliminacja wirusa i zainfekowanych komórek.
- Zmniejszanie się i zanikanie kurzajki.
Warto pamiętać, że nawet po samoistnym ustąpieniu kurzajki, wirus HPV może pozostać w organizmie w stanie uśpienia. Dlatego też, nawroty są możliwe, zwłaszcza w okresach osłabienia odporności. Mimo to, świadomość, że kurzajki mogą zniknąć samoistnie, daje nadzieję i podkreśla znaczenie ogólnego stanu zdrowia i odporności organizmu w walce z infekcjami wirusowymi.